Riscos de Misturar Álcool com Medicamentos
Análise Farmacocinética, Clínica e Protocolos de Segurança
Autor: Equipe Médica Psicólogo Borderline
Data de Publicação: 6 de junho de 2025
Última Atualização: 10 de março de 2026
Tempo de Leitura: Aproximadamente 50 minutos
Palavras: 10.000+
⚠️ Aviso de Segurança Clínica
A co-ingestão de álcool e medicamentos configura um problema de saúde pública significativo. Aproximadamente 25% das internações por toxicidade medicamentosa envolvem etanol como co-fator. Este artigo apresenta evidências científicas sobre interações farmacocinéticas e dinâmicas.
📋 Índice de Conteúdo
- 1. Introdução: Fundamentação Epidemiológica
- 2. Mecanismos Farmacocinéticos
- 3. Interações por Classes Terapêuticas
- 4. Toxicidade Hepática Aguda e Crônica
- 5. Protocolos de Segurança
- 6. Considerações Individuais: Farmacogenética
- 7. Sinais de Alerta
- 8. Estratégias de Prevenção
- 9. Conclusão
- 10. Recursos Adicionais
1. Introdução: Fundamentação Epidemiológica e Clínica
A mistura de álcool com medicamentos é uma prática comum que muitas pessoas não reconhecem como perigosa. Diferentemente de outras interações medicamentosas que podem ser detectadas através de verificações de farmácia, a ingestão simultânea de álcool e medicamentos frequentemente passa despercebida, resultando em consequências graves e às vezes fatais.
O álcool (etanol, C₂H₅OH) é uma substância psicoativa que afeta múltiplos sistemas do corpo. Quando consumido concomitantemente com medicamentos, cria um ambiente farmacocinético complexo onde a competição por vias metabólicas, alterações na absorção e modificações na farmacodinâmica podem resultar em toxicidade inesperada.
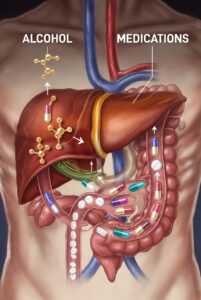
2. Mecanismos Farmacocinéticos: Como o Fígado Processa Álcool e Medicamentos
2.1 O Papel Central do Fígado
O fígado é o órgão central da biotransformação xenobiótica. Processa aproximadamente 90% do etanol ingerido através de duas vias principais: a via oxidativa do álcool desidrogenase (ADH) e o sistema microssomal de etanol-oxidização (MEOS).
2.2 Inibição Metabólica
Quando o etanol satura as enzimas hepáticas, reduz a clareance de medicamentos que também são substratos de CYP450. A meia-vida de eliminação de diversos fármacos pode aumentar em até 300% na presença de álcool.
2.3 Indução Enzimática
O consumo crônico de álcool induz a síntese de CYP2E1, acelerando o metabolismo de certos medicamentos. Um exemplo clássico é o paracetamol, que é metabolizado mais rapidamente para seu metabólito hepatotóxico NAPQI.
2.4 Alteração da Absorção
O álcool exerce efeitos motores no trato gastrointestinal que modificam a biodisponibilidade de medicamentos. Pode acelerar ou retardar o esvaziamento gástrico, alterando a taxa de absorção de fármacos.
3. Interações por Classes Terapêuticas: Análise Detalhada
3.1 Benzodiazepínicos e Depressores do Sistema Nervoso Central
Os benzodiazepínicos incluem medicamentos comuns como temazepam, diazepam, lorazepam e alprazolam. A combinação apresenta efeito sinérgico multiplicativo. Estudos demonstram que a depressão respiratória pode aumentar até 8 vezes.
Manifestações Clínicas da Interação:
- Ataxia motora e perda de coordenação cerebelar
- Sedação profunda e sonolência refratária
- Depressão respiratória potencialmente fatal
- Hipotensão arterial severa
- Risco elevado de overdose acidental
3.2 Opioides: Risco de Depressão Respiratória Fatal
Os opioides incluem morfina, oxicodona, tramadol, metadona e heroína. A combinação de opioides com álcool é particularmente perigosa porque ambas as substâncias deprimem a respiração através de mecanismos diferentes.
⚠️ Alerta Crítico
Segundo o CDC, 22% das mortes por overdose de opioides em 2023 envolveram etanol como co-intoxicante, representando aumento de 40% desde 2019.
3.3 Antidepressivos: Variabilidade por Subclasse
A interação entre antidepressivos e álcool apresenta heterogeneidade significativa conforme o mecanismo farmacológico.
3.4 Antipsicóticos: Risco de Eventos Cardiovasculares
Os antipsicóticos modificam a neurotransmissão dopaminérgica, noradrenérgica e colinérgica. A adição de etanol potencializa efeitos colaterais dose-limitantes.
3.5 Antibióticos: Reações de Efeito Antabuse
Embora a crença popular sugira que “álcool anula antibióticos”, a realidade farmacológica é mais complexa. A preocupação central são as reações de intolerância aguda.
| Antibiótico | Mecanismo | Sintomas |
|---|---|---|
| Metronidazol | Inibição da aldeído desidrogenase | Rubor, cefaleia, vômitos, taquicardia |
| Tinidazol | Similar ao metronidazol | Reação antabuse grave, até 72h após dose |
| Cefotetan | Grupo N-metiltiotetrazol | Hemorragia, reação disulfiram-like |
| Linezolida | IMAO reversível | Crise hipertensiva com bebidas tirosinadas |
4. Toxicidade Hepática Aguda e Crônica
O fígado é o epicentro das interações deletérias entre etanol e xenobióticos. A doença hepática alcoólica modificada por fármacos apresenta três fenótipos principais.
4.1 Hepatite Alcoólica Medicamentosa
Inflamação aguda com elevação de ALT/AST maior que 3 vezes o limite superior normal. Frequentemente é indistinguível da hepatite viral.
4.2 Estresse Oxidativo Potencializado
Depleção de glutationa (GSH) por ambos os agentes, reduzindo a capacidade de detoxificação do fígado.
4.3 Fibrose Acelerada
Progressão mais rápida para cirrose em consumidores crônicos de álcool que utilizam medicamentos hepatotóxicos.
5. Protocolos de Segurança e Recomendações Clínicas
5.1 Abstinência Absoluta (Risco Inaceitável)
- Benzodiazepínicos + Álcool: Abstinência durante tratamento e 72 horas após
- Opioides + Álcool: Abstinência total, sem exceções
- Metronidazol/Tinidazol: Abstinência durante e 72 horas após
- IMAO + Álcool: Contraindicação absoluta permanente
5.2 Precaução Estrita (Risco Moderado-Alto)
- Antidepressivos: Evitar nas primeiras 4 semanas e após ajustes de dose
- Antipsicóticos: Limitar a 1 unidade padrão ocasionalmente, com monitoramento
- Paracetamol: Nunca exceder 2g/dia se consumir álcool regularmente
6. Considerações Individuais: Farmacogenética e Fatores de Risco
6.1 Polimorfismos Genéticos
A capacidade de metabolizar álcool e medicamentos varia significativamente entre indivíduos. Variações genéticas em genes como CYP2E1, CYP2D6 e CYP3A4 podem resultar em metabolismo rápido, normal ou lento.
6.2 Fatores de Risco Aumentado
- Idosos (metabolismo hepático reduzido)
- Pacientes com doença hepática pré-existente
- Consumidores crônicos de álcool
- Pacientes com insuficiência renal
- Mulheres (menor volume de distribuição)
- Pacientes em polifarmácia
7. Sinais de Alerta e Quando Procurar Ajuda
7.1 Sintomas de Toxicidade Aguda
Procure atendimento médico de emergência se experimentar:
- Dificuldade respiratória ou respiração superficial
- Confusão mental ou desorientação
- Perda de consciência
- Vômitos persistentes
- Dor abdominal severa
- Icterícia (amarelamento da pele)
- Sangramento anormal
8. Estratégias de Prevenção e Educação
8.1 Comunicação com Profissionais de Saúde
Sempre informe seu médico e farmacêutico sobre todos os medicamentos que está tomando, seu padrão de consumo de álcool e histórico de problemas hepáticos.
8.2 Leitura de Rótulos
Leia cuidadosamente as bulas dos medicamentos. A maioria inclui avisos sobre interações com álcool.
9. Conclusão: Segurança em Primeiro Lugar
As interações entre álcool e medicamentos são eventos preveníveis. Compreender os mecanismos subjacentes, reconhecer as classes de medicamentos de risco e seguir protocolos de segurança estabelecidos pode prevenir consequências graves.
10. Recursos Adicionais e Próximos Passos
- Consulte sempre um farmacêutico clínico antes de misturar álcool e medicamentos
- Mantenha um registro de todos os medicamentos e suplementos que está tomando
- Agende consultas regulares com seu médico para revisar sua medicação
- Procure ajuda profissional se tiver dificuldade em controlar o consumo de álcool

Sobre Este Artigo
Este artigo foi elaborado pela equipe médica do Psicólogo Borderline com base em evidências científicas atualizadas. Nosso objetivo é fornecer informações confiáveis sobre segurança medicamentosa e saúde.
Consulte um Profissional
