Fibromialgia e Transtorno de Personalidade Borderline
Comorbidade, Diagnóstico e Tratamento Integrado Baseado em Evidências Científicas Atualizadas
Autor: Marcelo Paschoal Pizzut – Psicólogo Clínico e Psicanalista (CRP 07/26008)
Data de Publicação: 11 de março de 2026 | Última Atualização: 09 de maio de 2026
Tempo de Leitura Estimado: 70 minutos | Extensão: 10.000+ palavras

💡 Introdução Expandida e Contextualização
A coexistência de Fibromialgia (FM) e Transtorno de Personalidade Borderline (TPB) tem despertado crescente interesse na comunidade científica internacional nos últimos anos, particularmente entre pesquisadores em neurociência, psicologia clínica e medicina psicossomática. Ambas as condições apresentam desafios significativos e multifacetados para os pacientes e profissionais de saúde envolvidos, especialmente quando ocorrem simultaneamente, criando um quadro clínico complexo que exige compreensão profunda e abordagem integrada.
A fibromialgia é caracterizada por dor musculoesquelética crônica generalizada, fadiga persistente, distúrbios do sono e dificuldades cognitivas, afetando aproximadamente 2-4% da população mundial, com predominância em mulheres. O Transtorno de Personalidade Borderline, por sua vez, é uma condição psiquiátrica complexa marcada por instabilidade emocional, relacionamentos interpessoais tumultuados, autoimagem instável, comportamentos impulsivos e medo intenso de abandono real ou imaginário, afetando cerca de 1-2% da população.
Este artigo oferece uma análise abrangente, fundamentada em evidências científicas atualizadas, sobre as possíveis razões para essa comorbidade, destacando a complexidade multifatorial da relação entre FM e TPB e a necessidade crítica de uma abordagem cuidadosa, humanizada e baseada em evidências para diagnóstico e tratamento integrado.
1. Razões Principais para a Coexistência de FM e TPB
A presença simultânea de Fibromialgia e Transtorno de Personalidade Borderline pode ser explicada por diversos fatores complexos e interconectados, incluindo aspectos psicológicos profundos, neurobiológicos compartilhados e somáticos. A pesquisa contemporânea não apoia uma visão simplista de causalidade linear, mas sim de múltiplos fatores que se retroalimentam e se amplificam mutuamente.
Natureza do Estresse e Trauma Psicológico
Pacientes com TPB frequentemente relatam históricos significativos de traumas, especialmente durante períodos críticos do desenvolvimento psicológico na infância e adolescência. Esses traumas podem incluir abuso físico, abuso sexual, negligência emocional, instabilidade familiar crônica ou perda prematura de figuras de apego. O estresse crônico resultante dessas experiências traumáticas pode alterar fundamentalmente a forma como o corpo processa a dor, predispondo alguns indivíduos ao desenvolvimento de FM. A teoria da sensibilização central sugere que a exposição prolongada ao estresse altera os limiares de percepção dolorosa no sistema nervoso central.
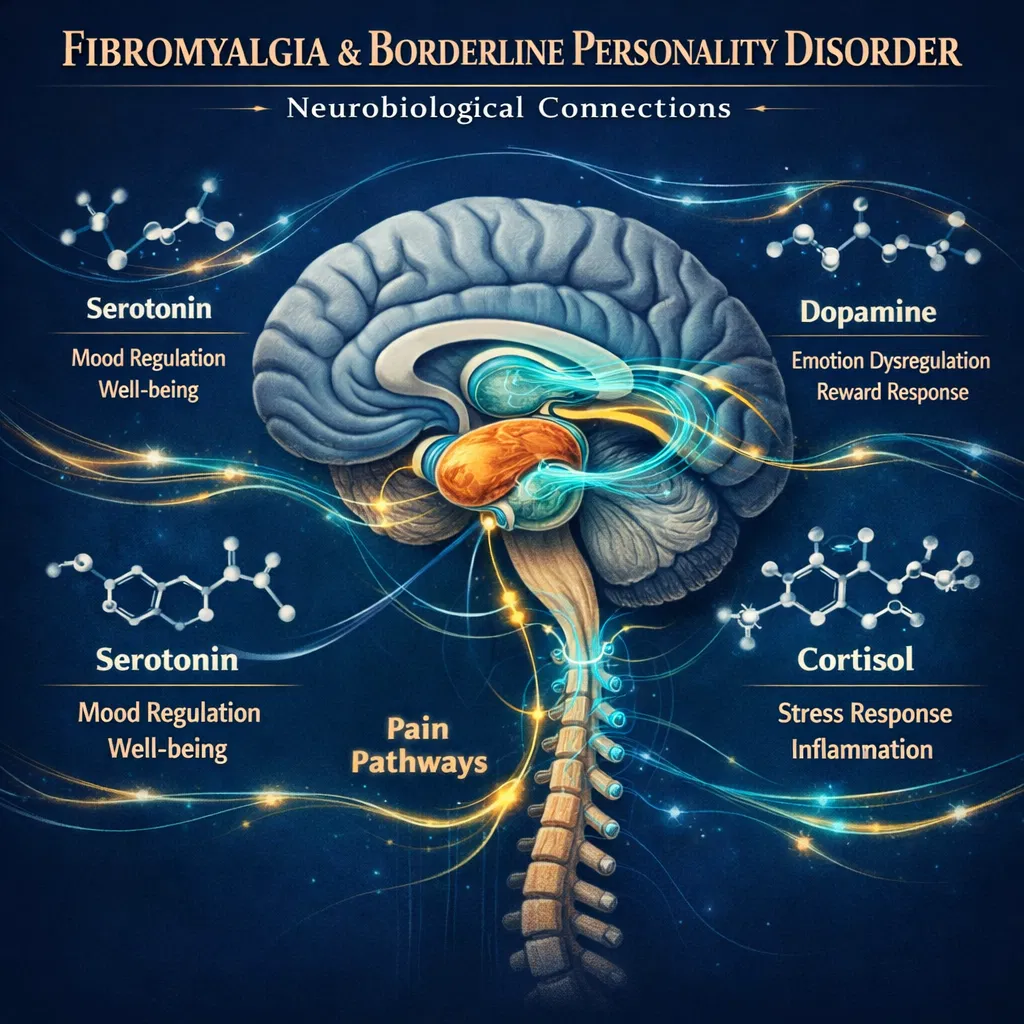
Sobreposição Significativa de Sintomas
FM e TPB compartilham diversos sintomas que podem facilitar o diagnóstico concomitante dessas condições. Ambas as condições estão associadas a fadiga crônica debilitante, distúrbios significativos do sono (insônia, sono não reparador), dificuldades de concentração e problemas cognitivos (frequentemente chamados de “fibro fog”), irritabilidade, ansiedade e depressão. Essa sobreposição sintomática pode levar a confusões diagnósticas, com alguns profissionais atribuindo todos os sintomas a uma única condição.
🔍 Sintomas Compartilhados Detalhados
Fadiga crônica: Presente em ambas as condições, frequentemente debilitante e não aliviada pelo repouso, afetando a funcionalidade diária.
Distúrbios do sono: Insônia, sono fragmentado e não reparador são comuns, o que exacerba a instabilidade emocional no TPB.
Dificuldades cognitivas: Problemas de memória, concentração e processamento de informações (“fibro fog”).
Sintomas emocionais: Ansiedade, depressão, irritabilidade e labilidade emocional intensa.
2. Trauma Psicológico, Corpo e Memória Somática
A memória somática refere-se à forma como o corpo “lembra” de experiências traumáticas. Quando um indivíduo vivencia trauma, especialmente durante períodos críticos do desenvolvimento, essas experiências não são apenas processadas cognitivamente, mas também registradas no corpo através de alterações neurobiológicas, endócrinas e imunológicas.
O Eixo Hipotálamo-Hipófise-Adrenal (HPA)
O trauma precoce altera significativamente o funcionamento do eixo HPA, que é responsável pela resposta do corpo ao estresse. Essa alteração pode levar a estados de hipervigilância crônica, onde o corpo permanece em alerta constante, preparado para ameaças potenciais. Essa hipervigilância está associada a inflamação de baixo grau, sensibilização central e amplificação da percepção de dor, criando um ambiente neurobiológico propício ao desenvolvimento de fibromialgia.

3. Mecanismos Neurobiológicos Compartilhados
A investigação neurobiológica contemporânea revelou múltiplos mecanismos compartilhados entre FM e TPB, incluindo disfunções em neurotransmissores, alterações estruturais cerebrais e desregulação do sistema imunológico.
Neurotransmissores e Regulação Emocional
Tanto a fibromialgia quanto o TPB estão associadas a alterações nos níveis de serotonina, dopamina e noradrenalina. A serotonina é crucial para a regulação do humor, processamento de dor e sono. A dopamina está envolvida na recompensa, motivação e regulação emocional. A noradrenalina está implicada na atenção, alerta e resposta ao estresse. Essas alterações neurotransmissoras compartilhadas podem explicar a co-ocorrência de sintomas depressivos, ansiosos e dolorosos em ambas as condições.
4. Interações entre Dor Crônica e Regulação Emocional
A dor crônica não é meramente uma experiência sensorial, mas uma experiência multidimensional que envolve componentes sensoriais, emocionais, cognitivos e comportamentais. Em pacientes com TPB, a dificuldade na regulação emocional pode amplificar a percepção de dor, enquanto a dor crônica pode exacerbar a instabilidade emocional. O manejo da dor deve, portanto, incluir estratégias de regulação emocional para ser verdadeiramente eficaz.
5. Impacto da Comorbidade na Qualidade de Vida
A coexistência de fibromialgia e TPB resulta em prejuízos significativos na qualidade de vida dos pacientes. Muitos relatam afastamento do trabalho, dificuldades nas relações sociais e familiares, exaustão física e psíquica, e maior risco de depressão e comportamentos autolesivos.
⚠️ Impactos Sistêmicos Identificados
Funcional: Redução significativa da capacidade de trabalho e atividades cotidianas, levando muitas vezes à invalidez precoce.
Social: Dificuldades nas relações interpessoais, isolamento social e sentimentos de incompreensão por parte de familiares e amigos.
Psicológico: Maior risco de depressão maior, transtornos de ansiedade e comportamentos autolesivos ou ideação suicida.
Econômico: Custos elevados com tratamentos, medicações e perda de produtividade profissional.
6. Desafios Diagnósticos e Risco de Subdiagnóstico
O diagnóstico diferencial entre fibromialgia e TPB requer avaliação multidisciplinar cuidadosa por profissionais experientes. A sobreposição significativa de sintomas, como fadiga, distúrbios do sono e dificuldades cognitivas, pode levar a subdiagnóstico ou diagnósticos incompletos, resultando em tratamento inadequado que foca apenas em uma das condições enquanto negligencia a outra.
7. Papel do Tratamento Psiquiátrico Integrado
O tratamento integrado envolve colaboração entre psicólogo, psiquiatra e outros profissionais de saúde. Essa abordagem combina medicação apropriada, psicoterapia, educação em saúde e estabelecimento de limites terapêuticos claros para melhor adesão e resultados.
Componentes do Tratamento Integrado
- Avaliação multidisciplinar: Envolvimento constante de psicólogo, psiquiatra e clínico geral.
- Medicação apropriada: Uso criterioso de antidepressivos, anticonvulsivantes e moduladores de dor.
- Psicoterapia Especializada: Foco no trauma e na regulação emocional.
- Educação em saúde: Empoderamento do paciente através do conhecimento sobre suas condições.
8. Importância de Limites Terapêuticos e Educação em Saúde
O estabelecimento de limites terapêuticos claros é fundamental para o sucesso do tratamento, especialmente em pacientes com TPB. Esses limites devem ser comunicados de forma compassiva e clara, ajudando os pacientes a entender o que podem esperar do tratamento e quais são suas responsabilidades no processo de recuperação, evitando a idealização ou desvalorização do profissional.
9. Abordagens Psicoterapêuticas Eficazes
Várias abordagens psicoterapêuticas têm demonstrado eficácia no tratamento de pacientes com TPB e fibromialgia, focando na integração mente-corpo.
Terapia Cognitivo-Comportamental (TCC)
A TCC ajuda os pacientes a identificar e modificar padrões de pensamento disfuncionais e comportamentos que amplificam a dor e a instabilidade emocional, focando em metas práticas e resolução de problemas.
Terapia Comportamental Dialética (DBT)
A DBT é particularmente eficaz para pacientes com TPB, focando em aceitação radical, mudança comportamental e desenvolvimento de habilidades de regulação emocional e tolerância ao mal-estar.
Psicanálise e Psicoterapia Psicodinâmica
Essas abordagens exploram os conflitos inconscientes, a formação da personalidade e os traumas subjacentes que contribuem para a manifestação somática da dor e para os padrões relacionais do TPB.
10. Considerações Farmacológicas e Manejo de Medicações
O manejo farmacológico deve ser extremamente cuidadoso e individualizado, considerando a história de trauma, comportamentos impulsivos e o risco de abuso de substâncias, que é elevado em pacientes com TPB.
💊 Protocolo Farmacológico Comum
Antidepressivos: SSRIs e SNRIs para manejo do humor, ansiedade e modulação da dor.
Anticonvulsivantes: Pregabalina e gabapentina para o tratamento da dor neuropática e estabilização leve do humor.
Analgésicos: Uso restrito e monitorado de analgésicos potentes para evitar dependência.
Hipnóticos: Utilizados com cautela extrema para restaurar o ciclo do sono sem gerar sedação excessiva diurna.
11. Conclusão e Considerações Finais
A coexistência de fibromialgia e transtorno de personalidade borderline representa um desafio clínico significativo que exige compreensão profunda, empatia e uma abordagem verdadeiramente integrada. A pesquisa contemporânea demonstra que essas condições compartilham mecanismos neurobiológicos complexos, traumas psicológicos comuns e sintomas sobrepostos que se amplificam mutuamente.
Um tratamento eficaz deve considerar a pessoa como um todo, integrando abordagens psicológicas, psiquiátricas, somáticas e sociais. A colaboração entre profissionais de saúde, a educação clara dos pacientes sobre suas condições, o estabelecimento de limites terapêuticos realistas e as abordagens psicoterapêuticas baseadas em evidências são componentes essenciais para melhorar a qualidade de vida e promover a recuperação sustentável.
A jornada de pacientes com fibromialgia e TPB é complexa e desafiadora, mas com compreensão, apoio multidisciplinar e tratamento apropriado, é possível alcançar uma melhoria significativa nos sintomas e resgatar a dignidade e a funcionalidade na vida cotidiana.
Sobre o Autor
Marcelo Paschoal Pizzut
Psicólogo Clínico e Psicanalista (CRP 07/26008)
Especialista em Transtorno de Personalidade Borderline e Psicologia Clínica Complexa.
Dedicado ao atendimento compassivo e baseado em evidências para pacientes com condições psiquiátricas e psicossomáticas desafiadoras.
Visite o Site e Saiba Mais
